内視鏡診断・治療 ~食道表在がん~
NBIを用いた食道表在がんの早期発見と深達度診断
食道がんの深さ(壁深達度)は、粘膜下層までと推定される表在型(表在がん)と、固有筋層より深くに及ぶと推定される進行型(進行がん)に分けられます。壁深達度とリンパ節転移の頻度は密接な関係にあり、粘膜表層までのがんにはリンパ節転移がほとんどないことから、内視鏡治療で根治*1が可能です。
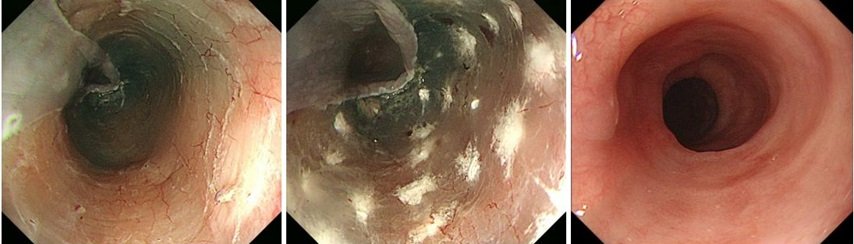
これまで初期段階の食道がんは発見が困難なものが多かったですが、NBI(Narrow Band Imaging)という血管を強調するモードで観察することにより、粘膜表層の毛細血管像と微細模様が強調され、通常観察では発見が困難であった食道がんの発見ができるようになりました。
また拡大内視鏡では腫瘍の表面を約100倍まで拡大することができ、血管形態の違いから、良悪性の鑑別診断や表在がんの深達度,がんの浸潤*2様式の評価などの精密診断を行います。拡大観察による診断精度は高く、特に内視鏡治療の適応となる粘膜表層がんを正確に診断することができます。
*1 根治(こんち):完全に治すこと、治癒
*2 浸潤(しんじゅん):がんがまわりに広がっていくこと
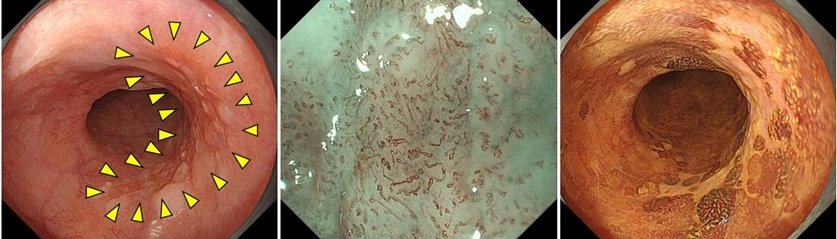
左:通常光観察、 中:NBI拡大観察、 右:ヨード染色
食道表在がんに対する内視鏡治療 -食道ESD-
食道がんに対する外科手術は、頸部(けいぶ)、胸部、腹部の3領域の手術が必要となる侵襲*1度が高い治療法です。しかし、内視鏡的粘膜下層剥離術(Endoscopic Submucosal Dissection: ESD)の登場により、表在がんであれば腫瘍径にかかわらず一括切除できるようになり、現在では食道表在がんに対して低侵襲に治療を行うことが可能です。
食道ESDは胃ESDと比較して治療難易度がやや高いとされますが、当院では最新の治療器具を取り入れたり、全身麻酔をかけて治療を行える設備を整えることで、より安全に治療できるようにしています。また、病変が3/4周以上の場合には術後狭窄*2が極めて起こりやすいため、術前に病変の内視鏡治療適応については十分に検討し、術後狭窄に対しても予防をしっかり行うようにしています。
*1 侵襲(しんしゅう):体への負担
*2 狭窄(きょうさく):異常に狭くなること
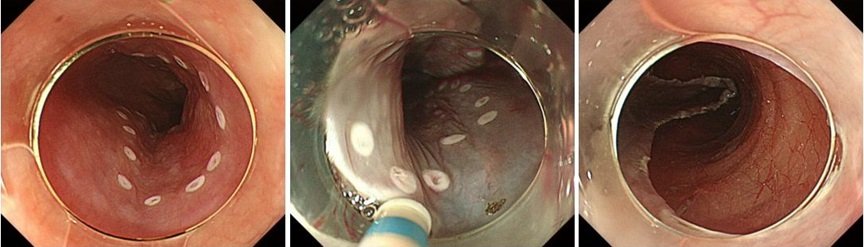
食道ESDの実際
内視鏡センターにおける全身麻酔下食道ESD
食道は呼吸の影響を受けやすく、ESD中に安定した視野を保つことが困難となることも多くあります。広範囲の病変や全周性の病変では治療時間が長くなるため、治療中の視野が悪い状態で手技を継続すると穿孔*などの偶発症を引きおこす可能性も高くなります。また、食道の周囲には心臓や肺など重要な臓器が多く、穿孔した場合には気胸(ききょう)、膿胸(のうよう)、縦隔気腫(じゅうかくきしゅ)、縦隔膿瘍(じゅうかくのうよう)などの重篤な合併症につながりやすいため、より良い条件下にESDを行う工夫が必要です。
当院では内視鏡室に全身麻酔用の麻酔器を常備しており、内視鏡センターの中で全身麻酔をかけてESDを行うことが可能です。治療条件が悪い症例であっても、より良い状態でESDができる環境が整っています。
* 穿孔(せんこう):消化管の壁に穴が開くこと
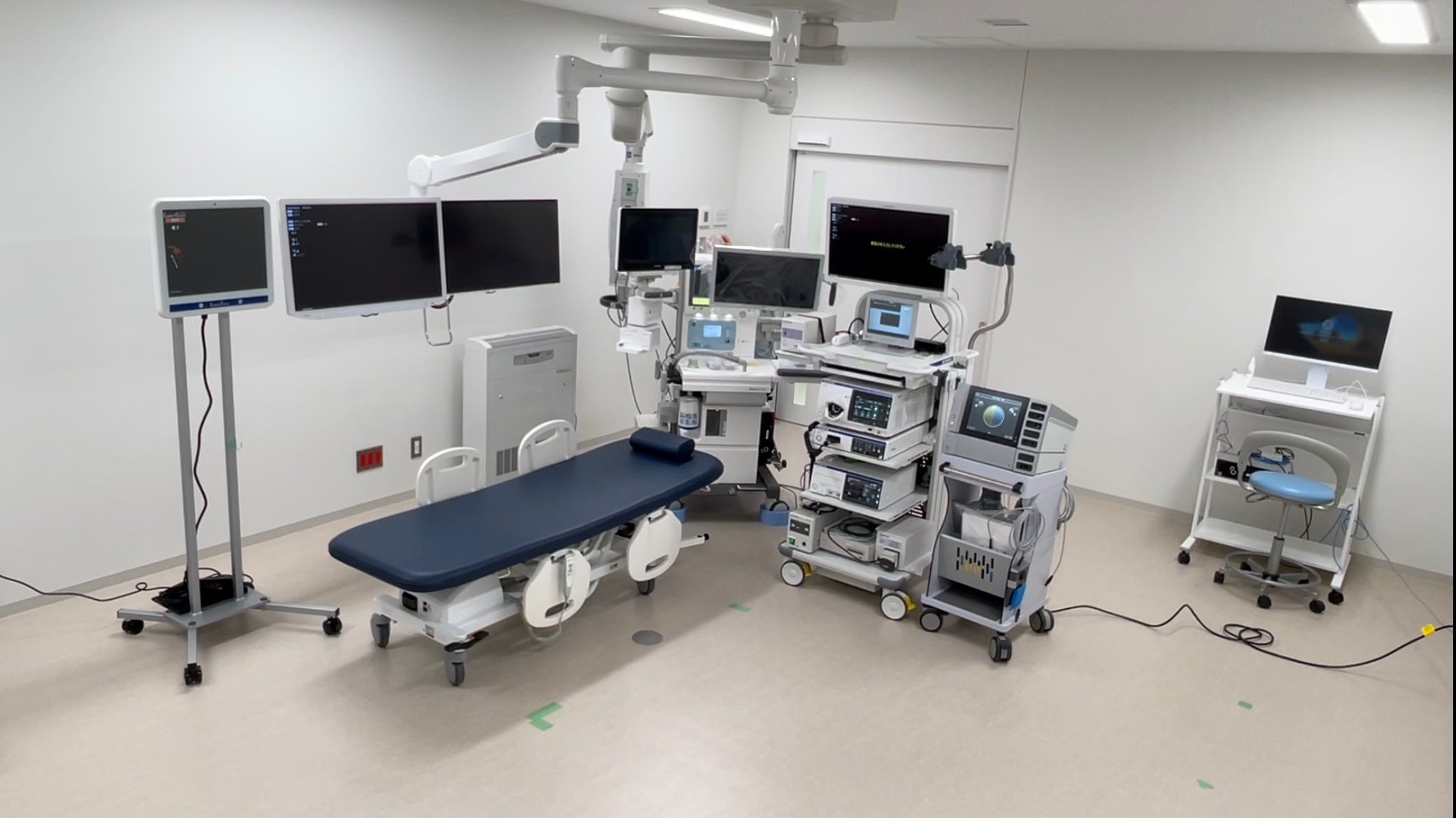
内視鏡センター検査室
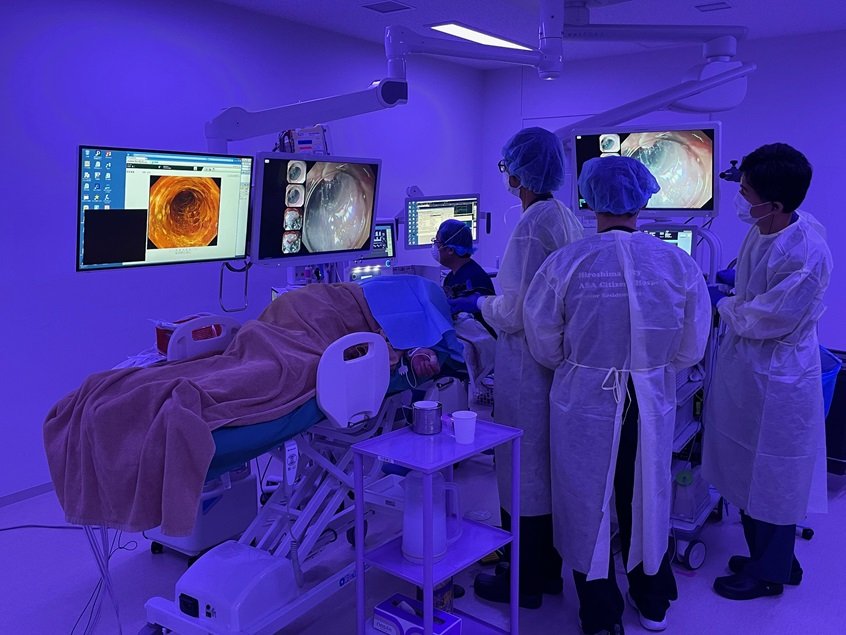
全身麻酔下ESD
食道ESD後狭窄予防
食道がんに対する内視鏡的切除は低侵襲で根治性も高い治療ですが、全周性の内視鏡切除後には、難治性の狭窄が生じることがあり、この場合には患者のQOL(生活の質)を著しく低下させます。
現在、ESD後の狭窄予防としてさまざまな方法が報告されていますが、当院では病変ができた部位や治療範囲、年齢、基礎疾患などを考慮し、ステロイド局注(局所注射)やステロイド内服、内視鏡的バルーン拡張術を組み合わせ、最適な治療を提供できるように心がけています。
ステロイド局注によるESD後狭窄の予防
