内視鏡診断・治療 ~早期大腸がん~
増加する大腸がんと大腸内視鏡検査
大腸がんは、長さ約2メートルの大腸(結腸・直腸・肛門)に発生するがんで、国内では大腸がんに罹る人は増加傾向にあり、がんによる死亡数でも胃がんを抜いて第2位になりました。
早期大腸がんは、ポリープ(腺腫)から発生するものと正常の粘膜から発生するものがありますが、がんになる前のポリープの段階で切除することで、大腸がんの罹患率*を76%~90%抑制し、死亡率を53%抑制することが報告されています。つまり、大腸がんは予防できる数少ないがんの1つといえるわけです。ただし、初期には自覚症状もほとんどなく、便潜血検査でも診断することはできません。早期がんを見つけるには、大腸内視鏡検査が最も効果的な検査方法です。
* 罹患率(りかんりつ):病気になる人の割合
大腸検査前の下剤を飲む部屋
リカバリー室
大腸内視鏡検査で病変を見つけると、拡大内視鏡を用いてそれが良性なのか悪性なのか、早期がんなのか進行がんなのかを瞬時に判断し、適切な治療方針を決定していきます。
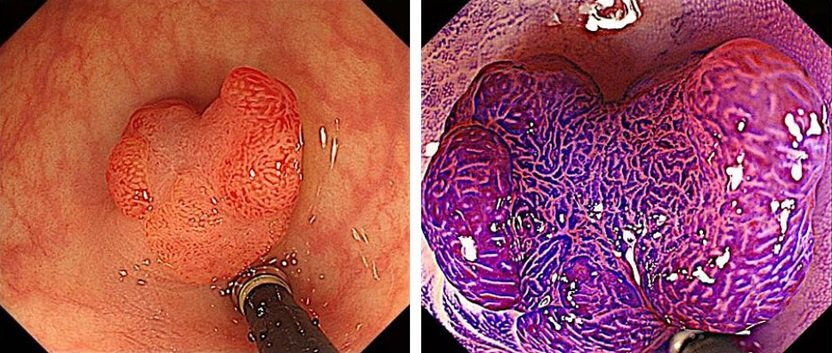
拡大内視鏡で診断した早期大腸がん
見逃しゼロを目指したスクリーニング大腸内視鏡検査
大腸がんスクリーニング(ふるい分けの検査)としての全大腸内視鏡検査の担う役割は非常に大きいですが、大腸内視鏡検査における病変の見落としが重要な課題となっています。大腸内視鏡検査の質は内視鏡医の熟練度に大きく依存しますが、1回の検査あたり26%の腫瘍性病変が見逃されているとも報告されています。
当院では大腸内視鏡病変検出用のAIを2022年2月より導入し、大腸内視鏡スクリーニング検査では全症例で使用できる環境となっています。AI内視鏡システムは検査中にリアルタイムでポリープ等の病変候補を検出することで、内視鏡医の病変発見をサポートしてくれます。
ブルーライト搭載の内視鏡室
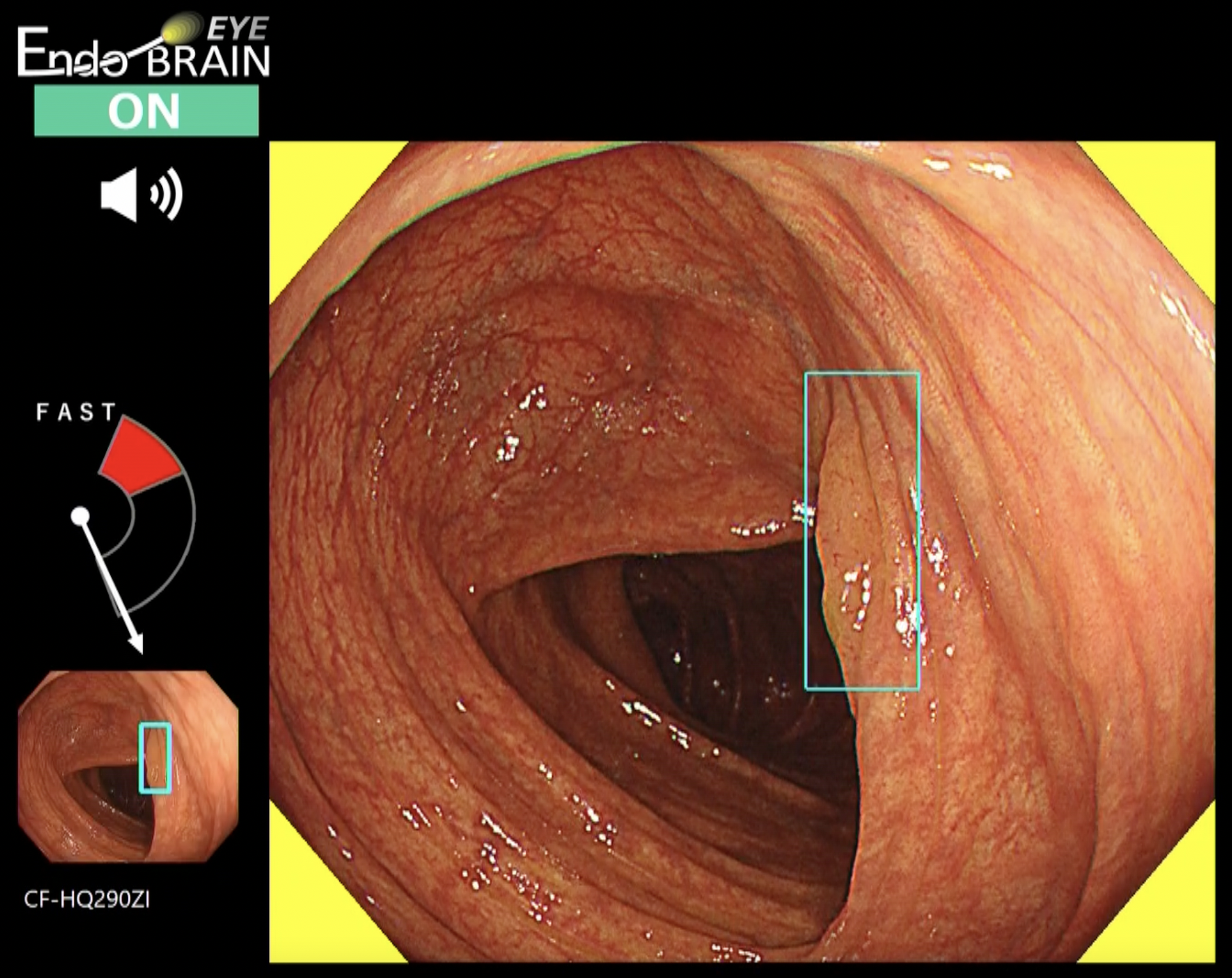
AI内視鏡システム
早期大腸がんに対する低侵襲治療 -大腸ESD-
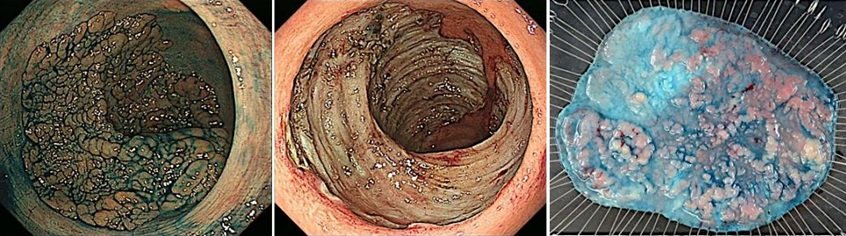
腫瘍径14cmの早期直腸がん 大腸ESDにて一括切除され治療切除となりました
大腸は胃に比べて管腔(かんくう)が狭い上に、ひだや屈曲が多く、壁が非常に薄いという特徴があるため、大腸のESDは手技的難易度が高く、重篤な偶発症の頻度も高いといわれていますが、当院では2006年から開始し2022年7月現在、1456件の大腸ESDを行う全国でも有数のハイボリュームセンターとなっています。その豊富な経験から治療困難症例に対しても積極的に取り組んでおり、できるだけ低侵襲な治療を提供できるように心がけています。
肛門温存をめざした最新の内視鏡治療
直腸は結腸とは異なり、外科手術により人工肛門が必要となったり、人工肛門を回避できても50~90%で肛門機能の低下(便もれなど)が生じると言われており、本当に外科手術が必要な病変かどうか精密検査を受けることが望ましいです。
当院では、早期直腸がんに対して外科・放射線治療科・病理診断科と相談しながら治療法を決定していきます。粘膜下層に筋層の一部を含めて切除する
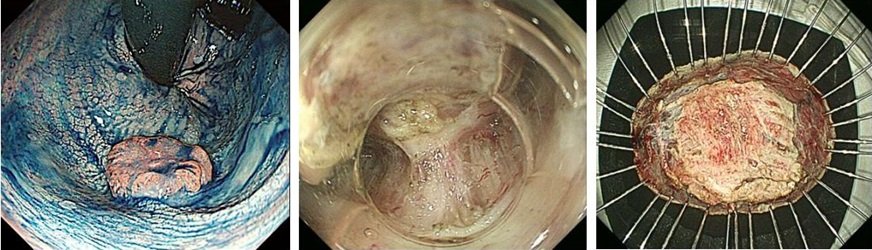
内視鏡的内輪筋切除術により一括切除された直腸がん
